C’est une étude inédite qui documente l’observance toute relative des patients chroniques et les raisons de ce « décrochage » : ainsi 42 % de ceux qui suivent un traitement de plus de six mois déclarent avoir oublié ou interrompu « au moins une fois » leur prise, selon une étude réalisée avec OpinionWay dans le cadre du salon Medintechs*, chiffre similaire aux études publiées au niveau international.
« Nous n’avions pas de sondage sur ce sujet en France depuis longtemps », contextualise le Pr Gérard Friedlander, délégué général de la Fondation Université Paris Cité. Nous souhaitions une photographie instantanée de l’état d’esprit et du comportement des Français qui ne dépendent pas seulement du médecin, mais de facteurs sociaux, culturels et psychologiques. »
Sur 2 500 personnes interviewées du 9 au 16 janvier 2026 a été retraité un panel de 1 023 personnes suivant un traitement médicamenteux de plus de 6 mois (méthode des quotas). « Or, environ la moitié des patients atteints de maladies chroniques ont à un moment donné des ratés dans la prise de médicaments », résume le Pr Friedlander, qui invoque notamment une forme de « déni » complet ou partiel.
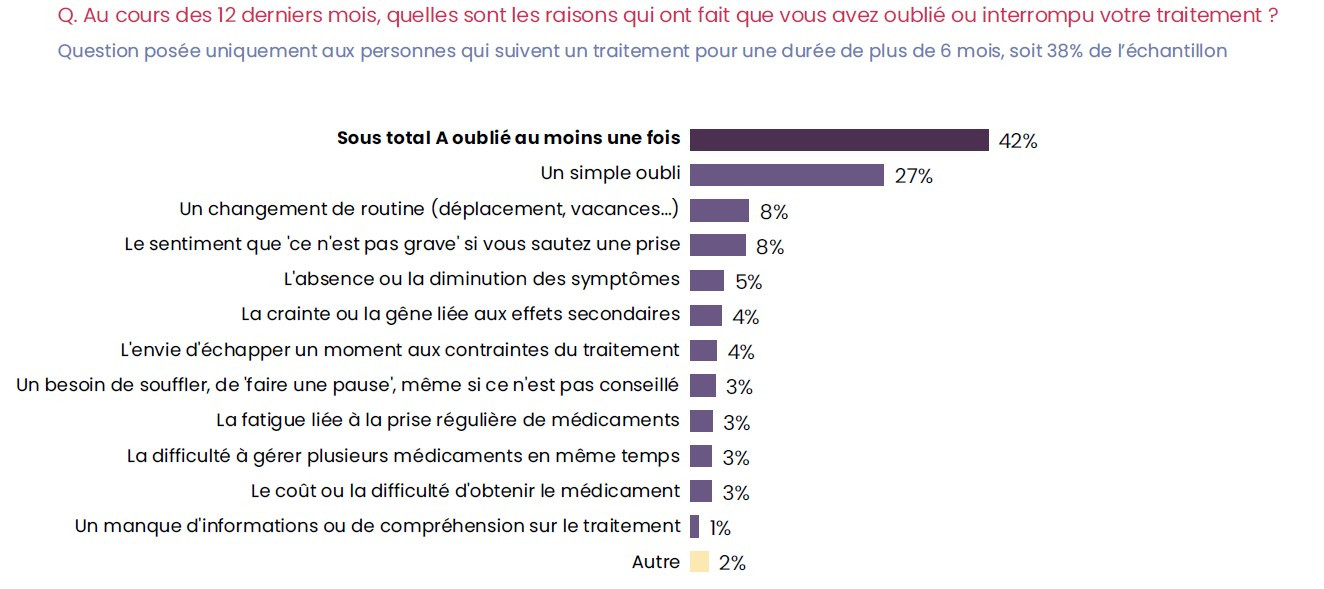
Un « simple oubli » pour 27 % des sondés
Les patients concernés par un traitement de plus de six mois citent plusieurs raisons les amenant à l’interrompre : « un simple oubli » (27 % du panel), un changement de routine comme les vacances (8 %) ou le sentiment que ce n’est pas grave s’ils sautent une prise (8 %). D’autres causes sont liées à l’absence ou la diminution des symptômes (5 %), par la peur ou la gêne quant aux effets secondaires (4 %) ou l’envie d’échapper un moment aux contraintes du traitement (4 %). Environ 3 % ont « besoin de souffler et de faire une pause, même si ce n’est pas conseillé » ou mettent en avant « la fatigue liée à la prise régulière de médicaments » (3 % également). D’autres enfin ont des difficultés à gérer plusieurs médicaments en même temps (3 %) ou évoquent le coût ou la difficulté d’obtenir le médicament (3 %).
La catégorie d’âge de loin la plus réticente à la bonne observance regroupe les moins de 35 ans (ils sont 81 % à avoir oublié au moins une fois leur traitement de longue durée !) alors que les plus de 65 ans adhèrent globalement mieux (seulement 24 % d’oubli ponctuel). Mais, nuance le Pr Friedlander, « plus vous êtes âgé, plus vous avez du mal avec la polymédication, c’est pourquoi il faut rationaliser les traitements prescrits ».
Plus vous êtes âgé, plus vous avez du mal avec la polymédication
Pr Gérard Friedlander
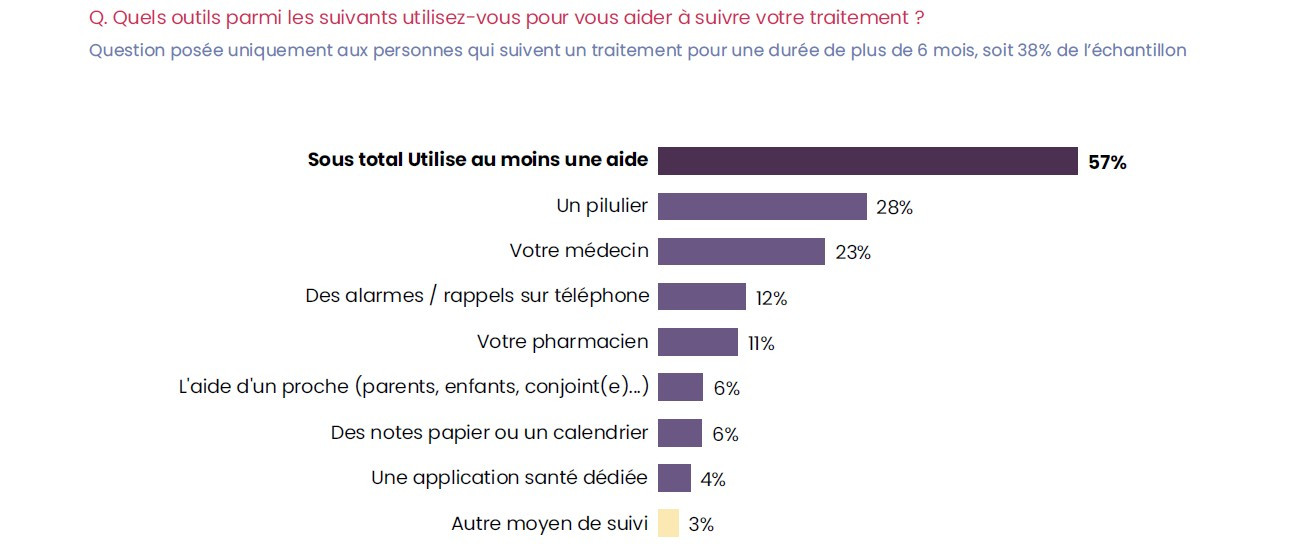
Parmi les 57 % de patients qui utilisent au moins une aide pour le suivi de leur traitement, le médecin est loin d’être la seule vigie. Le pilulier (28 %) se hisse devant le praticien traitant (23 %), avant d’autres systèmes comme les alertes/rappels sur téléphone, le pharmacien, les proches ou les notes papier. Les applis santé sont très minoritaires. « Le praticien devrait sans doute passer plus de temps à faire de la pédagogie au patient… Mais n’en ayant pas, il doit se coordonner avec le pharmacien », avance le Pr Friedlander.
42 % des patients doutent de l’utilité de leur traitement
L’étude analyse également l’attitude des patients face aux traitements médicamenteux, avec une forme de lassitude exprimée. Ainsi, un sur deux se sent parfois fatigué de devoir tenir un traitement sur du long terme. Et 42 % disent « douter de l’utilité réelle de leur traitement, même si leur médecin dit qu’il est indispensable » ; 39 % déclarent « se sentir en décalage entre ce que les médecins attendent d’eux (pas d’oubli, pas d’écart) et ce qu’ils arrivent réellement à faire au quotidien ».
Quels seraient les principaux facteurs pour faciliter le suivi d’un traitement chronique ? Là encore, le médecin n’est pas forcément en première ligne. « L’accompagnement médical plus régulier » n’arrive ainsi qu’en cinquième position (9 %). Les patients mettent plutôt en avant « des traitements plus simples à suivre avec moins de prises, des horaires plus faciles » (19 %), « des rappels ou des outils de suivi fournis systématiquement » (13 %) mais aussi « des explications plus claires au moment de la prescription » (11 %). « Le médecin n’est pas le seul interlocuteur, conclut le Pr Friedlander. Il faut avoir recours à l’éducation thérapeutique ou à l’aide psychologique ».


Petit poids à la naissance : l’effet délétère de la chaleur est aggravé par une faible végétalisation et la pauvreté
Quinze ans après Fukushima, quelles leçons pour la santé des populations ?
AVC de l’œil : la ténectéplase pas plus efficace que l’aspirine mais plus risquée
Cancer du sein post-partum : la sénescence favorise la dissémination des cellules